L'assurance maladie a mis en place un processus de remboursement complexe pour les soins médicaux. Nous vous expliquons tout ce qu'il y a à savoir sur la participation forfaitaire, la franchise médicale et sur le taux de remboursement. Si certains soins sont très bien remboursés, d'autres peuvent vous couter cher si vous n'avez pas de mutuelle.
Sommaire
Remboursement CPAM : qu’est-ce qui est pris en charge ?
Dès que la maladie est constatée par le médecin traitant, l’assurance maladie prend en charge les frais suivants :
- La médecine générale et spéciale ;
- Les soins et prothèses dentaires ;
- La pharmacie et l’appareillage ;
- Les analyses et examens de laboratoire ;
- L’hospitalisation et les traitements lourds dans les établissements de soins ;
- Le transport des malades ;
- La réadaptation fonctionnelle ;
- La rééducation ou éducation professionnelle ;
- Les vaccinations qui figurent sur une liste (fixée par arrêté) ;
- Tout dépistage effectué dans le cadre d’un programme de santé publique;
- L’hébergement et le traitement des enfants ou des adolescents handicapés dans les établissements d’éducation spéciale et professionnelle.
Le montant des frais de soins servant de base de calcul des remboursements est fixé :
- Soit par convention entre les caisses primaires d’assurance maladie et les syndicats professionnels ou les établissements ;
- Soit par l’administration, en lien avec les caisses d’assurance maladie.
Comparez les mutuelles santé pour obtenir un remboursement total de vos dépenses de santé :
Vous êtes indépendant ?
Vous avez des salariés ?
Vous êtes un particulier ?
Qu’est-ce que le ticket modérateur ?
L’assurance maladie ne prend pas en charge la totalité des frais : une franchise est laissée à la charge des assurés, appelée «ticket modérateur». Selon les soins, il peut être proportionnel ou forfaitaire et varier selon les catégories de prestation.
Exemple
Vous consultez votre médecin traitant qui est un médecin généraliste conventionné en secteur 1, vous réglez 25 €. Sur ce montant, l’assurance maladie rembourse 70 % (16,10 €), moins 1 € au titre de la participation forfaitaire. Votre remboursement est donc de 15,10 € et le montant du ticket modérateur est de 7,50 €, soit 30 %.
Les assurances et mutuelles complémentaires peuvent prendre en charge tout ou partie du ticket modérateur.
Par ailleurs, ce ticket modérateur est limité, voire totalement supprimé pour les soins les plus coûteux. Par exemple, en cas d’hospitalisation ou lorsque l’assuré est officiellement atteint d'une affection de longue durée, comportant un traitement prolongé et une thérapeutique particulièrement coûteuse (cancer, maladie cardiaque, etc.).
Ne confondez pas ticket modérateur et forfait journalier. Ce dernier est exigé en cas de séjour en établissement, lorsque les frais ne sont pas pris en charge par l’assurance maladie.
Qu’est-ce que le tiers payant ?
Le tiers payant consiste à éviter à l’assuré d’avancer la somme qui va lui être remboursée par sa CPAM : grâce à ce système, le professionnel de santé se fait payer directement par la caisse et le patient ne règle que le ticket modérateur, s’il y en a un.
Pour bénéficier de ce service, le patient doit simplement détenir une carte vitale, en tant qu’assuré ou ayant droit. Le tiers payant concerne :
- Les frais d’une hospitalisation dans un établissement de soins public ou privé conventionné ;
- Les consultations à l’hôpital, dans un dispensaire ou un centre de santé ;
- Les honoraires médicaux pour des actes techniques d’un montant supérieur à 91 € ;
- Les actes pratiqués dans le cadre d’un dépistage organisé (dépistage du cancer du sein, par exemple) ;
- Les frais d’un transport effectué par une entreprise conventionnée ;
- Les gros appareillages ;
- Les frais de médicaments en pharmacie.
Un pharmacien peut ne pas pratiquer le tiers payant si le patient refuse l’usage de médicaments génériques.
La participation forfaitaire et franchise : les définitions
Comme l’assurance maladie française est en perpétuel déséquilibre financier, pour la préserver, certaines mesures financières ont été prises au fil des années. C'est notamment le cas des participations forfaitaires et franchises.
La participation forfaitaire de 1 €
Une participation forfaitaire de 1 € est demandée à tous les patients de plus dé 18 ans. Elle s'applique :
- À toutes les consultations ou actes réalisés par un médecin ;
- Aux examens radiologiques et aux analyses de biologie médicale ;
- Quel que soit le médecin consulté, que le patient respecte ou non le parcours de soins coordonnés ;
- Aux femmes enceintes jusqu’au cinquième mois, aux malades d’une ALD, aux personnes en incapacité permanente après une maladie professionnelle ou un accident du travail, aux personnes invalides, retraitées, etc.
Le montant total de la participation forfaitaire est plafonné à 50 € par année civile (du 1er janvier au 31 décembre) et par personne.
Par ailleurs, cette participation n’est pas déduite des remboursements :
- Pour les consultations des enfants de moins de 18 ans ;
- Pour les actes pratiqués par les chirurgien-dentiste, masseur-kinésithérapeute, sage-femme, infirmier, orthophoniste ou orthoptiste ;
- Pour les examens obligatoires des femmes enceintes, et ensuite pour toutes les consultations à compter du premier jour du sixième mois de grossesse, jusqu’à 12 jours après la date de l’accouchement ;
- Pour les actes réalisés dans le cadre d’une intervention chirurgicale, d’une hospitalisation complète d’une ou plusieurs journées à l’hôpital et dans le cadre du dépistage organisé du cancer du sein ;
- Si le remboursement par la caisse d’assurance maladie est inférieur à 1 €.
Les bénéficiaires du Revenu de Solidarité Activité (RSA) n’en sont pas dispensés. La dispense ne concerne que les bénéficiaires de la Complémentaire Santé Solidaire (CSS anciennement CMU) ou de l’aide médicale de l'État (la prise en charge destinée aux personnes étrangères).
Dans l’hypothèse où le patient se rend à plusieurs consultations dans la même journée, la participation forfaitaire de 1 € est retenue pour chaque consultation ou acte, dans la limite de 4 € par jour.
La participation forfaitaire de 24 €
Depuis le 1er janvier 2019, une autre participation forfaitaire de 24 € s’applique aux actes dont le tarif est égal ou supérieur à 120 €, ou qui sont dotés d’un coefficient égal ou supérieur à 60. Cette participation a augmenté car elle était autrefois de 18 €.
Cela inclut donc :
- Tous les actes, qu’ils soient pratiqués en cabinet de ville, dans un centre de santé ou en établissement de santé (hôpital, clinique) dans le cadre de consultations externes. Par exemple une échographie-doppler ;
- Les frais d’une hospitalisation en établissement de santé (hôpital comme clinique) au cours de laquelle est effectué un acte thérapeutique ou diagnostique. Par exemple une appendicectomie par cœlioscopie avec anesthésie.
- Les frais d’une hospitalisation en établissement de santé (hôpital ou clinique) consécutive à une hospitalisation et en lien direct avec elle.
En cas de cumul d’actes, la participation forfaitaire de 24 € s’applique dès que le montant résultant de ce cumul est égal ou supérieur à 120 €. De même, lorsque plusieurs actes sont effectués par le même praticien au cours d’une même consultation, leur tarif et/ou leur coefficient peuvent se cumuler.
En revanche, lorsque plusieurs actes d’un tarif égal ou supérieur à 120 €, ou ayant un coefficient égal ou supérieur à 50, sont effectués par le même praticien au cours d’une même consultation, la participation forfaitaire de 24 € ne s’applique qu’une seule fois. De plus, lors d'une hospitalisation, la participation de 24 € ne s'applique qu'une seule fois.
Votre complémentaire santé peut, éventuellement, prendre en charge la participation forfaitaire de 24 €. De même, si vous bénéficiez de la Complémentaire Santé Solidaire (CSS anciennement CMU-C) ou si vous relevez du régime d’Alsace-Moselle, cette participation de 18 € est prise en charge par ces dispositifs.
Néanmoins, quelques actes échappent à ce forfait. Il s’agit :
- Des actes de radiodiagnostic, d’imagerie par résonance magnétique, de scanographie, de scintigraphie ou de tomographie par émission de positons ;
- Des frais de transport d’urgence en cas d’une hospitalisation au cours de laquelle est effectué un acte ainsi que les frais de transport en cas d’une hospitalisation consécutive à l’hospitalisation au cours de laquelle a été effectué un acte soumis au forfait ;
- Des frais d’hospitalisation à partir du 31e jour d’hospitalisation consécutif ;
- Des frais d’acquisition de prothèses oculaires et faciales, d’orthoprothèses, de véhicules pour handicapés physiques ;
- Des frais relatifs à la fourniture de sang humain, de plasma ou de leurs i dérivés, et de lait humain ;
- Des frais de prothèses dentaires, d’analyses de biologie et d’actes d’anatomo-cytopathologie qui ne sont pas non plus concernés par le forfait et qui restent, quel que soit leur tarif ou leur coefficient, pris en charge dans les conditions habituelles.
Le forfait hospitalier : c’est quoi ?
Le forfait hospitalier représente la participation financière du patient aux frais d’hébergement entraînés par son hospitalisation. Il s’applique pour tout séjour supérieur à 24 heures dans un établissement hospitalier public ou privé, y compris le jour de la sortie.
Il est fixé par arrêté ministériel et depuis le 1er janvier 2018, il est de :
- 20 € par jour en hôpital ou en clinique ;
- 15 € par jour dans le service psychiatrique d’un établissement de santé.
Ce forfait est parfois pris en charge par les mutuelles ou les assurances ou mutuelles complémentaires. Renseignez-vous.
Par ailleurs, il n’est pas toujours exigé. Il existe en effets des cas d'exonération du forfait hospitalier :
- les personnes affiliées au régime Alsace-Moselle
- Les femmes enceintes hospitalisées pendant les quatre derniers mois de leur grossesse, pour l’accouchement et pendant 12 jours après l’accouchement ;
- L’enfant nouveau-né hospitalisé dans les 30 jours suivant sa naissance ;
- L’enfant handicapé de moins de 20 ans, s’il est hébergé dans un établissement d’éducation spéciale ou professionnelle ;
- Les soins dans le cadre d’une hospitalisation à domicile (HAD) ;
- L’hospitalisation à cause d’un accident du travail ou d’une maladie professionnelle ;
- Les titulaires d’une pension militaire ;
- Les bénéficiaires de la Complémentaire Santé Solidaire (CSS) ou de l’aide médicale de l’État.
La franchise médicale
Depuis le 1er janvier 2008, une franchise médicale s’applique sur les boîtes de médicaments, les actes paramédicaux et les transports sanitaires. Elle concerne les mêmes patients que ceux pour qui s’applique la participation forfaitaire de 1 €.
Son montant est fixé à :
- 0,50 € par boîte de médicaments (ou toute autre unité de conditionnement) ;
- 0,50 € par acte paramédical ;
- 2 € par transport sanitaire.
Le montant de la franchise est plafonné à 50 € par an pour l’ensemble des actes ou des prestations concernés. En outre, un plafond journalier a été mis en place pour les actes paramédicaux et les transports sanitaires. Ainsi, on ne peut pas déduire plus de 2 € par jour sur les actes paramédicaux ou plus de 4 € par jour pour les transports sanitaires.
Les taux de remboursement de la Sécurité sociale
Dans le cadre du parcours de soins, la prise en charge par l’assurance maladie est de 70 % du tarif conventionnel.
Toutefois, selon les situations (une affection de longue durée, une maternité de plus six mois ou une prise en charge par la CSS, par exemple), les consultations chez les médecins conventionnés peuvent être prises en charge à 100 %.
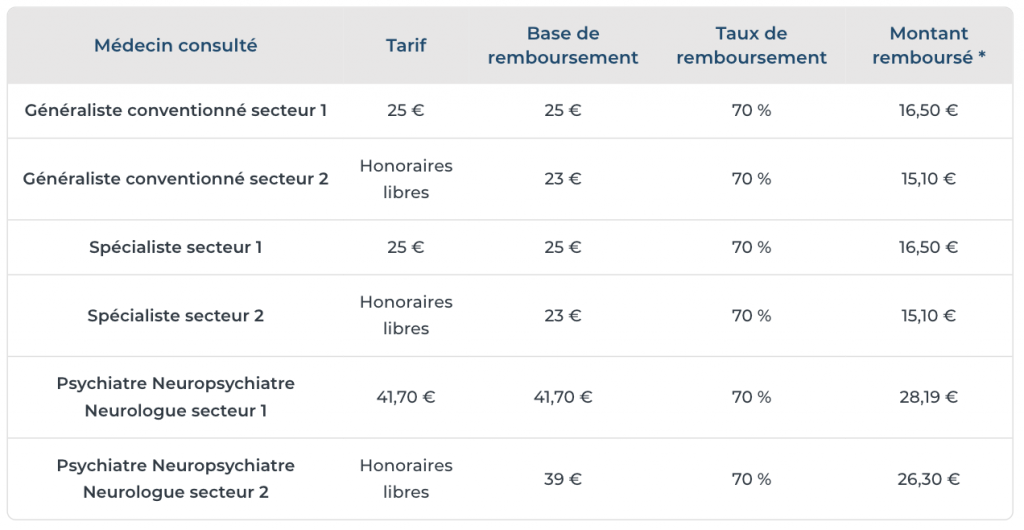
Remboursement assurance maladie lorsque le patient suit le parcours de soins
Dans ce cas, les taux de remboursement sont les suivants :
| Médecin consulté | Tarif | Base de remboursement | Taux de remboursement | Montant remboursé * |
|---|---|---|---|---|
| Généraliste conventionné secteur 1 | 25 € | 25 € | 70 % | 16,50 € |
| Généraliste conventionné secteur 2 | Honoraires libres | 23 € | 70 % | 15,10 € |
| Spécialiste secteur 1 | 25 € | 25 € | 70 % | 16,50 € |
| Spécialiste secteur 2 | Honoraires libres | 23 € | 70 % | 15,10 € |
| Psychiatre Neuropsychiatre Neurologue secteur 1 | 41,70 € | 41,70 € | 70 % | 28,19 € |
| Psychiatre Neuropsychiatre Neurologue secteur 2 | Honoraires libres | 39 € | 70 % | 26,30 € |
* Les montants remboursés indiqués tiennent compte de la participation forfaitaire de 1 €.
Le médecin conventionné de secteur 2 pratique des honoraires libres. Il est donc autorisé à pratiquer des dépassements d'honoraires. Mais dans ce cas, le montant du dépassement n’est pas remboursé par l’assurance maladie.
Remboursement assurance maladie lorsque le patient consulte un médecin correspondant
Dans cette hypothèse, il y a alors deux possibilités de remboursement :
- Soit le médecin correspondant est consulté pour un avis ponctuel, auquel cas les tarifs seront les suivants :
| Médecin consulté | Tarif | Base de remboursement | Taux de remboursement | Montant remboursé * |
|---|---|---|---|---|
| Spécialiste secteur 1 | 46 € | 46 € | 70 % | 31,20 € |
| Spécialiste secteur 2 | Honoraires libres | 46 € | 70 % | 31,20 € |
| Psychiatre Neuropsychiatre Neurologue secteur 1 | 57,50 € | 57,50 € | 70 % | 39,25 € |
| Psychiatre Neuropsychiatre Neurologue secteur 2 | Honoraires libres | 57,50 € | 70 % | 39,25 € |
* Les montants remboursés indiqués tiennent compte de la participation forfaitaire de 1 €.
- Soit le médecin correspondant est consulté dans le cadre d'un plan de soins, auquel cas les tarifs seront les suivants :
| Médecin consulté | Tarif | Base de remboursement | Taux de remboursement | Montant remboursé * |
|---|---|---|---|---|
| Généraliste conventionné secteur 1 | 30 € | 30 € | 70 % | 20 € |
| Généraliste conventionné secteur 2 | Honoraires libres | 23 € | 70 % | 15,10 € |
| Spécialiste secteur 1 | 30 € | 30 € | 70 % | 20 € |
| Spécialiste secteur 2 | Honoraires libres | 23 € | 70 % | 15,10 € |
| Psychiatre Neuropsychiatre Neurologue secteur 1 | 46,70 € | 46,70 € | 70 % | 31,69 € |
| Psychiatre Neuropsychiatre Neurologue secteur 2 | Honoraires libres | 39 € | 70 % | 26,30 € |
| Cardiologue secteur 1 | 51 € | 51 € | 70 % | 34,70 € |
| Cardiologue secteur 2 | Honoraires libres | 47,73 € | 70 % | 32,41 € |
* Les montants remboursés indiqués tiennent compte de la participation forfaitaire de 1 €.
L’affection de longue durée (ALD) : quels remboursements ?
Les affections de longue durée (ALD) sont des pathologies pour lesquelles un protocole de soins doit être établi. Cela permet au patient d’accéder aux médecins spécialistes dont il a besoin pour se soigner, sans avoir à passer chaque fois par son médecin traitant. Cela concerne :
- L’une des 30 maladies figurant sur une liste établie par l’administration ;
- Une autre maladie grave, caractérisée, ne figurant pas sur cette liste, nécessitant des soins continus d’une durée prévisible supérieure à six mois ;
- Plusieurs affections entraînant un état pathologique invalidant, nécessitant des soins continus d’une durée prévisible supérieure à six mois.
Lorsque vous être déclaré en ALD, vos frais de santé lié à votre pathologie sont remboursés à hauteur de 100% par la Sécurité Sociale. Par ailleurs, vous êtes exonérés du ticket modérateur. Vous n'avez donc aucun frais à votre charge.
Voici la liste "ALD 30" des 30 affections désignés comme affection de longue durée :
- Accident vasculaire cérébral invalidant
- Insuffisances médullaires et autres cytopénies chroniques
- Artériopathies chroniques avec manifestations ischémiques
- Bilharzioze compliquée
- Insuffisance cardiaque grave, troubles du rythme graves, cardiopathies valvulaires graves, cardiopathies congénitales graves
- Maladies chroniques actives du foie et cirrhoses
- Déficit immunitaire primitif grave nécessitant un traitement prolongé, infection par le virus de l'immuno-déficience humaine (VIH)
- Diabète de type 1 et diabète de type 2
- Formes graves des affections neurologiques et musculaires (dont myopathie), épilepsie grave
- Hémoglobinopathies, hémolyses, chroniques constitutionnelles et acquises sévères
- Hémophilies et affections constitutionnelles de l'hémostase graves
- Hypertension artérielle sévère (si reconnue et admise avant le 27 juin 2011 seulement)
- Maladie coronaire
- Insuffisance respiratoire chronique grave
- Maladie d'Alzheimer et autres démences
- Maladie de Parkinson
- Maladies métaboliques héréditaires nécessitant un traitement prolongé spécialisé
- Mucoviscidose
- Néphropathie chronique grave et syndrome néphrotique primitif
- Paraplégie
- Vascularites, lupus érythémateux systémique, sclérodermie systémique
- Polyarthrite rhumatoïde évolutive
- Affections psychiatriques de longue durée
- Rectocolite hémorragique et maladie de Crohn évolutives
- Sclérose en plaques
- Scoliose idiopathique structurale évolutive
- Spondylarthrite grave
- Suites de transplantation d'organe
- Tuberculose active, lèpre
- Tumeur maligne, affection maligne du tissu lymphatique ou hématopoïétique
Les détails des remboursements par consultation
- Quels remboursements pour un bilan orthoptique ?
- Montant et renouvellement : quel remboursement pour les lunettes ?
- Consultation homéopathe : quels remboursements par la sécurité sociale ?
- Remboursement ostéopathe : comment ça marche ?
- Remboursement psychologue : comment ça marche ?
- Consultation sage femme : quels remboursements par la sécurité sociale ?
- Remboursement pédiatre
- Remboursement gynéco
- Remboursement SOS médecin
- Remboursement ORL
- Consultation dentiste
- Consultation podologue : quels remboursements par la sécurité sociale ?
- Remboursement cardiologue
- Remboursement ophtalmo
- Remboursement kiné
- Consultation orthodontiste : quels remboursements par la sécurité sociale ?
- Remboursement psychiatre


2 commentaires à "Assurance maladie, quels remboursements ?"
DAVID, le 9 février 2021
Qui déclare à la sécurité sociale une nouvelle maladie invalidante en plus de celle sue nous avons déjà et pour laquelle on est en ALD et arrêt de travail longue duree?
Medecin generaliste ?
Spécialiste ?
Medecin Centre Anti douleurs ?
Merci par avance pour votre aimable réponse.
Cordialement
Pierre Fruchard, le 9 février 2021
Bonjour,
C'est à votre médecin traitant de déclarer cette maladie.
Cordialement,
Un expert vous répondra